
 我要投稿
我要投稿
摘 要
· “肾虚血瘀”应被视为良性前列腺增生的根本病机,而如寒凝、肝郁、湿热、气滞等表现,多属兼证,并非基本病机。
· 笔者提出良性前列腺增生患者具有多虚多瘀的特点,“虚”源于高龄与身体状况,“瘀”则是其病理状态与产物。
· 笔者常选用熟地黄20g、酒苁蓉15g、菟丝子20g三药配伍,以熟地黄配菟丝子调补肾气、阴阳并补,酒苁蓉补肾阳、益精血、润肠通便,补肾的同时,还可以缓解老年肾虚便秘。
· 临证时笔者多以莪术10g配合川牛膝15g,取相须之意,增强活血破瘀、消癥散结之力,借川牛膝补益肝肾,防莪术动血伤血,同时川牛膝有通利小便之效,用之可一举多得。
良性前列腺增生,俗称“前列腺肥大”,是一种因前列腺平滑肌和上皮细胞发生非恶性增生,导致前列腺体积进行性增大,进而引起膀胱出口梗阻及排尿阻力增加的常见疾病。其临床表现主要包括尿频、夜尿增多、尿急、尿不尽,严重时甚至出现排尿困难或尿失禁。长期且严重的前列腺增生,不仅影响排尿功能,还可能引发尿路感染、膀胱结石以及肾功能损害等并发症。随着社会老龄化进程的加速,良性前列腺增生的患病率呈上升趋势。现有研究显示,该病多发生于40岁以后,至60岁时发病率超过50%,而在80岁以上人群中可高达83%。
良性前列腺增生的病因及发病机制尚未完全阐明,目前认为年龄增长、雄激素/雌激素作用、生长因子作用、前列腺间质—上皮相互作用等都是可能的影响因素。此外,慢性炎症、代谢综合征及生活方式等也被认为在疾病进展中发挥一定作用。中医认为,本病属于“癃闭”“精癃”范畴,小便点滴而出为“癃”,即排尿困难,病势较缓;小便不通点滴不出则为“闭”,即为急性尿潴留,病势较急。中医认为其病理基础为年老肾气虚衰,气血不畅,湿热蕴结,与肾、膀胱的功能失调有关。临床治疗此病以缓解症状、延缓进展和改善生活质量为目标。
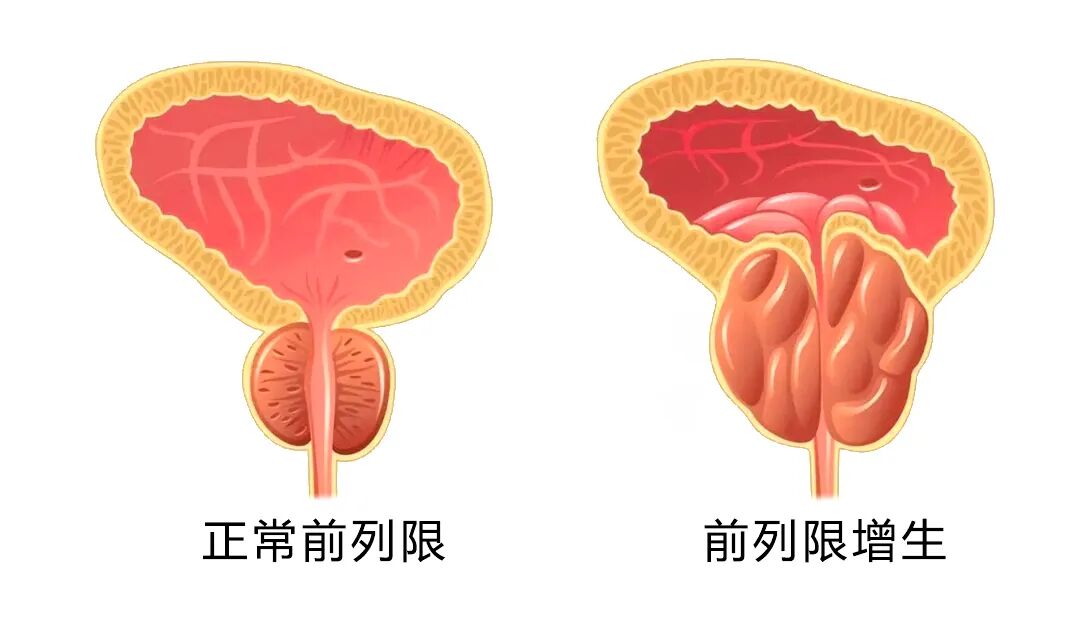
中医药基于整体观念、病证结合与三因制宜等理论,在治疗前列腺增生方面展现出显著优势。然而,目前关于该病的中医病机认识及辨证论治仍较为繁杂,常见的病机包括肾虚、脾虚、肝郁、寒凝、血瘀、湿热、气滞等。这自然引发思考:究竟何为前列腺增生的根本病机?单纯的肝郁或湿热是否足以引发该病?正如相关著作所示,当前辨证治疗多分为湿热下注证、气滞血瘀证、脾肾气虚证、肾阴亏虚证、肾阳不足证等。然而,仅一证一方用药是否能够取得显著疗效,尚存疑问。中医临床遣方用药属实是千方千药,真正能够紧扣该病根本病机、实现精准施治的究竟占有多大比例?
笔者深耕男科临床数年,认为在诊治此病时应重视分辨基本病机与兼夹证,只有从基本病机入手,治疗才能有的放矢,提升疗效。当前教材中关于良性前列腺增生的中医辨证治疗方法与临床实践有部分脱节,“肾虚血瘀”应被视为该病的根本病机,而如寒凝、肝郁、湿热、气滞等表现,多属兼证,并非基本病机。单一证候及单纯的肝郁或湿热等,通常不会导致良性前列腺增生。
据《素问·上古天真论》言“五八,肾气衰……七八,肝气衰,筋不能动,天癸竭,精少,肾脏衰,形体皆极”,指出男性在五八之后,脏腑功能逐渐由盛转衰,多出现肾虚。良性前列腺增生好发于老年男性,随着年龄增长,肾气渐弱,或因病情日久,损伤肾气。中医学认为,肾为水脏,主津液代谢,司二阴,主膀胱开阖。若肾气亏虚,肾阳不足,命门火衰,膀胱失于温煦则气化无力,从而导致排尿困难、小便不畅,甚则点滴不出,即《素问·五常政大论》所言“其病癃,邪伤肾也”。另一方面,若下焦虚寒,固摄失常,则可致尿频、夜尿增多,甚至小便失禁;而肾阴亏虚、津液耗伤,亦可引起小便不爽、尿有余沥等。因此,良性前列腺增生的发病特点属于本虚标实,而年老肾虚是疾病发生的基本条件。
血瘀是良性前列腺增生的根本病机之一。该病的临床症状主要源于增生腺体对尿道的压迫,导致后尿道延长、变形与狭窄,进而引发尿路梗阻及膀胱功能异常。直肠指检时常可触及增大的前列腺腺体,其质地较正常稍硬,中央沟变浅甚至消失。此“有形可征”,正是瘀血内结的象征,而此种瘀血的产生源于年高肾虚,亦即肾之阳气不足、肾阴不足导致瘀血内停,正所谓气帅血行,气虚则血瘀,阳虚亦血凝。另外,已产生的瘀血又可作为病理产物,阻碍新血化生与气机调达,进一步加重前列腺增生的症状。基于上述认识,笔者提出良性前列腺增生患者具有多虚多瘀的特点,“虚”源于高龄与身体状况,“瘀”则是其病理状态与产物。因此,在治疗中应将活血化瘀法、活血消癥法贯穿始终。
巢元方于《诸病源候论》中指出:“肾主水。劳伤之人,肾气虚弱,不能藏水,胞内虚冷,故小便后水液不止,而有余沥。”笔者常选用熟地黄20g、酒苁蓉15g、菟丝子20g三药配伍,以熟地黄配菟丝子调补肾气、阴阳并补,酒苁蓉补肾阳、益精血、润肠通便,补肾的同时,还可以缓解老年肾虚便秘。若患者以夜尿频多、尿后余沥不尽为著,兼见头昏目眩、耳鸣失聪,可使用山茱萸20~30g,并配以白果10~12g、五味子10~15g,以达固肾收敛之效;亦常选用乌药20~30g、益智仁20g、山药30g,即缩泉丸,有补肾缩尿的作用。同时,乌药配伍桂枝,温阳化气,可直补元阳而温煦他脏,从而使膀胱得以气化,水道得以通畅,小便自行。巢元方于《诸病源候论》中指出:“肾主水。劳伤之人,肾气虚弱,不能藏水,胞内虚冷,故小便后水液不止,而有余沥。”笔者常选用熟地黄20g、酒苁蓉15g、菟丝子20g三药配伍,以熟地黄配菟丝子调补肾气、阴阳并补,酒苁蓉补肾阳、益精血、润肠通便,补肾的同时,还可以缓解老年肾虚便秘。若患者以夜尿频多、尿后余沥不尽为著,兼见头昏目眩、耳鸣失聪,可使用山茱萸20~30g,并配以白果10~12g、五味子10~15g,以达固肾收敛之效;亦常选用乌药20~30g、益智仁20g、山药30g,即缩泉丸,有补肾缩尿的作用。同时,乌药配伍桂枝,温阳化气,可直补元阳而温煦他脏,从而使膀胱得以气化,水道得以通畅,小便自行。
在活血化瘀方面,张锡纯《医学衷中参西录》称,莪术、三棱之品“若治瘀血积久过坚硬者,原非数剂所能愈,必以补药佐之,方能久服无弊”。临证时笔者多以莪术10g配合川牛膝15g,取相须之意,增强活血破瘀、消癥散结之力,借川牛膝补益肝肾,防莪术动血伤血,同时川牛膝有通利小便之效,用之可一举多得。若患者病程较长,症状、体征多显瘀象,非长期治疗难以化解者,可将水蛭3~6g、丹参20g、王不留行20g合用。水蛭善通经络,丹参功专化瘀,引诸药深入,以消癥块,其效明显。王不留行长于除水道瘀阻,可通利小便,临证时可与萆薢、车前子、路路通等利尿通淋之品配伍用之,以增其效。
当然,良性前列腺增生患者多为复杂证候,可伴脾虚、肝郁、湿热、寒凝等,亦需要佐证加减。如脾气虚多用健脾中药如党参、黄芪、茯苓、白术、山药等;肝郁明显以疏肝行气为主,常用柴胡、当归、白芍、陈皮、郁金、青皮等药;湿热为患,常用金钱草、瞿麦清热利湿通淋,亦可用琥珀活血散瘀、利尿通淋,其善治瘀血阻滞所致癥瘕积聚及癃闭。败酱草、蒲公英、知母、黄柏、车前子、苦参等药亦是清利下焦湿热佳品。若湿热已减,可选薏苡仁、茯苓、泽泻等品,健脾利水。若见腰膝酸软,小腹会阴部冷痛、大便溏泄等寒凝之象,可酌加菟丝子30g、益智仁20g、肉桂10g,以达到补肾温脾之效。
叶某,男,62岁,2025年9月11日初诊。主诉:尿滴沥1年。现病史:1年前出现尿滴沥、尿不尽,夜尿2~3次,排尿通畅。半年前出现勃起硬度下降,腰膝酸软,乏力倦怠,睡眠可,大便调。外院查泌尿系超声提示前列腺增生,前列腺癌相关抗原2.173ng/ml。舌暗红,苔薄黄,脉弦细。
西医诊断:良性前列腺增生。
中医诊断:精癃(肾虚血瘀)。
治则:补肾活血,兼健脾利湿、固肾缩尿。
处方:熟地黄20g,酒苁蓉15g,菟丝子12g,莪术10g,川牛膝10g,黄柏10g,炒薏苡仁15g,黄芪30g,茯苓10g,水蛭3g,益智仁15g,乌药10g,白果6g,黄芩10g,红景天10g。颗粒剂,14剂,日1剂,水冲服,1日2次。灵泽片,1日3次,1次4片。丁桂散穴位贴敷,隔日1次。
9月25日二诊:尿滴沥、尿不尽好转,夜尿0~1次,晨勃出现,腰酸腿软基本消失,时有胃部不适。前方加砂仁6g、贯叶金丝桃3g、刺五加10g、桂枝3g,继服14剂。余药同前。
10月9日三诊:尿滴沥、尿不尽明显好转,夜尿0~1次,无其他明显不适。考虑天气渐凉,桂枝加至6g,余药同前。嘱若情况进一步改善,可2周后中药每日半剂,灵泽片减量服用,注意保暖,忌辛辣饮酒等。
按 本例为良性前列腺增生,患者年逾花甲,肾气渐虚,见腰膝酸软、乏力倦怠之症,且因肾气不足、膀胱气化不利,见尿滴沥、尿不尽、夜尿增多及阳痿。气虚则血瘀,瘀血痰湿水饮阻滞,癥积于前列腺局部,阻碍气血津液运行,故可见排尿异常;瘀久化热,可见苔薄黄。故处方以熟地黄、酒苁蓉、菟丝子补肾之阴阳;莪术、川牛膝活血化瘀,加水蛭使化瘀通络之力更强;黄柏、薏苡仁清热利水;黄芪、茯苓健脾利湿;乌药、益智仁、白果温肾缩尿;黄芩清热宣肺,宣上窍以利下窍;红景天益气活血,且宁心安神,助行水又改善勃起功能。全方在补虚、活血、健脾、清热、利湿、收涩之中,又有侧重,组方精妙。
二诊患者尿频、尿滴沥情况好转,加桂枝增加温阳化气之力,加砂仁缓解胃部不适,加贯叶金丝桃、刺五加药对,有疏肝解郁、益气安神之效,使其志闲而神安。
三诊时天已渐凉,酌加桂枝用量,增强温煦及温阳化气之力,患者症状缓解明显,嘱注意调护,可缓慢减药,最终达到满意的治疗效果。
文|李海松 北京中医药大学东直门医院
